지난 수십 년 동안 근위 상완골 골절(PHF) 발생률은 28% 이상 증가했으며, 65세 이상 환자의 수술률 또한 10% 이상 증가했습니다. 골밀도 감소와 낙상 횟수 증가는 고령 인구 증가에 따른 주요 위험 요인입니다. 전위되거나 불안정한 PHF를 치료하기 위한 다양한 수술적 방법이 있지만, 고령 환자에게 가장 적합한 수술적 접근법에 대해서는 아직 합의된 의견이 없습니다. 각도 안정화 플레이트의 개발은 PHF 수술적 치료에 새로운 선택지를 제공했지만, 최대 40%에 달하는 높은 합병증 발생률을 고려해야 합니다. 가장 흔하게 보고되는 합병증으로는 나사 이탈을 동반한 내전 붕괴와 상완골두 무혈성 괴사(AVN)가 있습니다.
골절의 해부학적 정복, 상완골 모멘트 복원, 그리고 나사의 정확한 피하 고정은 이러한 합병증을 줄일 수 있습니다. 그러나 골다공증으로 인한 상완골 근위부의 골질 저하 때문에 나사 고정이 어려운 경우가 많습니다. 이러한 문제를 해결하기 위해, 나사 끝 주변에 폴리메틸메타크릴레이트(PMMA) 골 시멘트를 도포하여 골질이 불량한 부위의 골-나사 접합면을 강화하는 것이 임플란트의 고정 강도를 향상시키는 새로운 접근법입니다.
본 연구는 60세 이상 환자에서 각도 안정화 플레이트와 추가 나사 끝 보강을 이용하여 치료한 근위 상완골 골절(PHF)의 방사선학적 결과를 평가 및 분석하는 것을 목표로 했다.
Ⅰ.재료 및 방법
총 49명의 환자가 근위 상완골 골절에 대해 각도 안정형 플레이트 및 나사를 이용한 추가 시멘트 보강술을 받았으며, 포함 및 제외 기준에 따라 24명의 환자가 연구에 포함되었습니다.
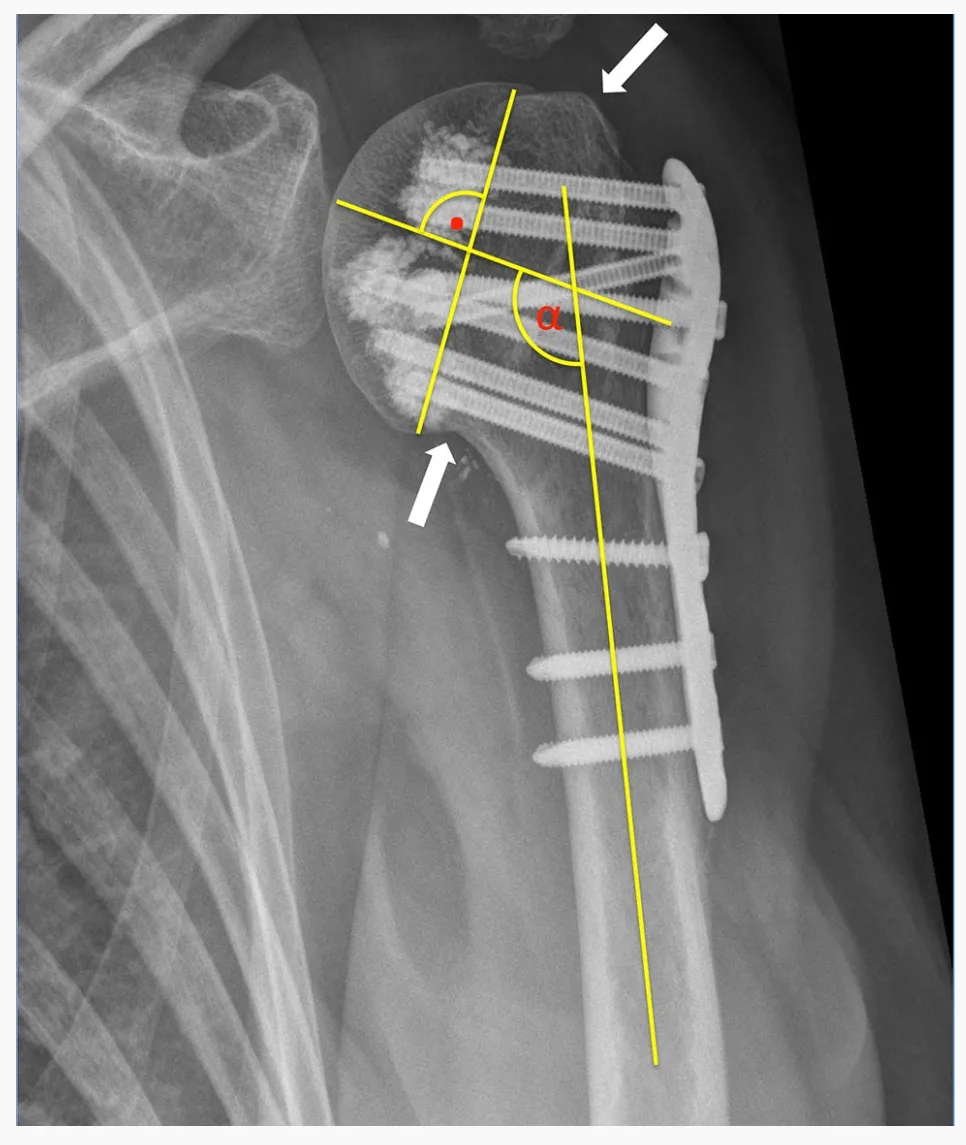
모든 24개의 근위 상완골 골절(PHF)은 수술 전 CT 스캔을 이용하여 Sukthankar와 Hertel이 제시한 HGLS 분류 시스템에 따라 분류되었습니다. 수술 전 방사선 사진과 수술 후 일반 방사선 사진을 평가했습니다. 골절의 적절한 해부학적 정복은 상완골두 결절이 재정복되어 5mm 미만의 간격 또는 변위를 보일 때 달성된 것으로 간주했습니다. 내전 변형은 상완골두가 상완골 간에 대해 125° 미만으로 기울어진 경우로, 외반 변형은 145° 이상으로 정의했습니다.
일차 나사 관통은 나사 끝이 상완골두의 골수 피질 경계를 관통하는 것으로 정의했습니다. 이차 골절 변위는 수술 중 촬영한 방사선 사진과 비교하여 추적 방사선 사진에서 정복된 결절의 변위가 5mm 이상이거나 골두 파편의 경사각이 15° 이상 변화하는 것으로 정의했습니다.
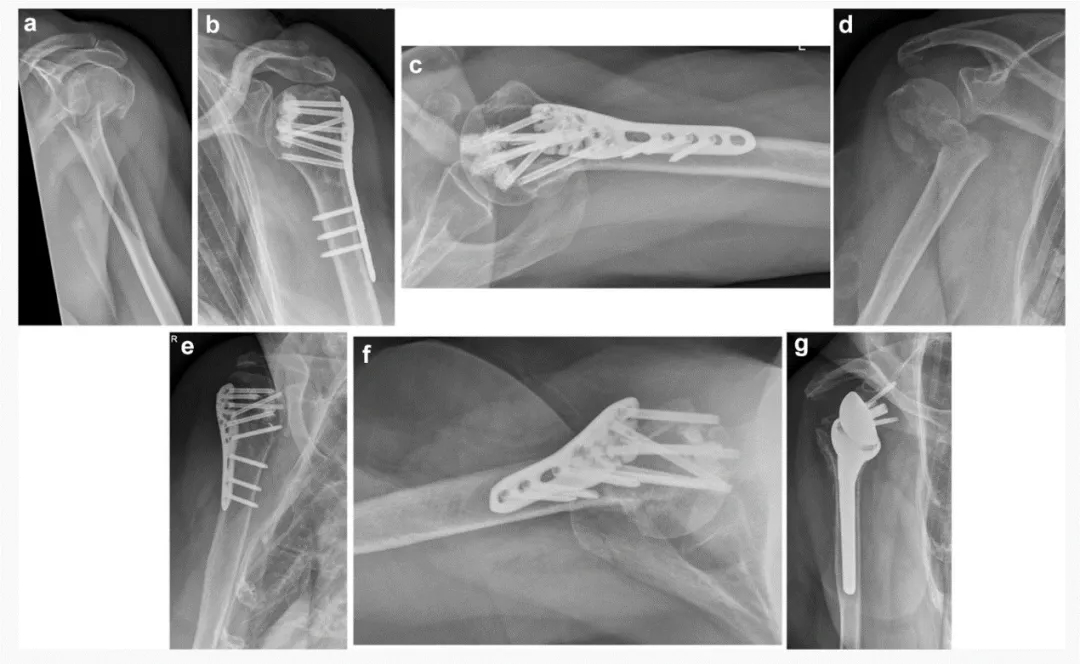
모든 수술은 삼각근-대흉근 접근법을 통해 시행되었습니다. 골절 정복 및 플레이트 고정은 표준적인 방법으로 수행되었습니다. 나사-시멘트 보강술에는 나사 끝 보강을 위해 0.5ml의 시멘트가 사용되었습니다.
수술 후 3주 동안 맞춤형 팔걸이를 사용하여 어깨를 고정했습니다. 수술 후 2일부터 통증 조절을 병행한 조기 수동 운동 및 보조 능동 운동을 시작하여 완전한 관절 가동 범위(ROM)를 확보했습니다.
Ⅱ.결과.
결과: 총 24명의 환자가 포함되었으며, 평균 연령은 77.5세(범위: 62~96세)였습니다. 여성은 21명, 남성은 3명이었습니다. 2부분 골절 5건, 3부분 골절 12건, 4부분 골절 7건을 각도 안정화 플레이트와 나사-시멘트 보강술을 이용하여 수술적으로 치료했습니다. 24건의 골절 중 3건은 상완골두 골절이었습니다. 24명 중 12명에서 해부학적 정복이 이루어졌으며, 이 중 15명(62.5%)에서 내측 피질의 완전 정복이 달성되었습니다. 수술 후 3개월째, 21명 중 20명(95.2%)에서 골절 유합이 이루어졌으며, 조기 재수술이 필요한 3명은 제외되었습니다.
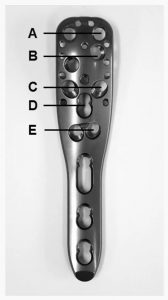


한 환자에게서 수술 후 7주 만에 조기 이차 전위(상완골두 파편의 후방 회전)가 발생했습니다. 수술 후 3개월 만에 역행성 전관절 어깨 치환술을 이용한 재수술을 시행했습니다. 수술 후 방사선학적 추적 관찰에서 3명의 환자(이 중 2명은 상완골두 골절 환자)에서 관절 내 소량의 시멘트 누출(관절의 심각한 침식 없음)로 인한 나사 관통이 관찰되었습니다. 나사 관통은 2명의 환자에서는 각도 안정화 플레이트의 C층에서, 다른 1명의 환자에서는 E층에서 확인되었습니다(그림 3). 이 3명의 환자 중 2명은 이후 무혈성 괴사(AVN)가 발생했습니다. 이 환자들은 AVN 발생으로 인해 재수술을 받았습니다(표 1, 2).
Ⅲ.논의.
근위 상완골 골절(PHF)에서 무혈성 괴사(AVN) 발생 외에 가장 흔한 합병증은 나사 이탈로 인한 상완골두 골편의 내전 함몰입니다. 본 연구에서는 시멘트-나사 보강술을 시행한 결과 3개월 후 유합률 95.2%, 이차 전위율 4.2%, AVN 발생률 16.7%, 전체 재수술률 16.7%를 나타냈습니다. 시멘트 보강술을 시행한 경우 이차 전위율은 4.2%에 그쳤으며, 내전 함몰은 발생하지 않았습니다. 이는 기존의 각도판 고정술에서 나타나는 약 13.7~16%의 이차 전위율보다 낮은 수치입니다. 근위 상완골 골절의 각도판 고정 시, 특히 내측 상완골 피질의 해부학적 정복을 충분히 확보하는 것이 매우 중요합니다. 나사 끝부분에 시멘트 보강을 추가하더라도, 기존의 실패 가능성을 반드시 고려해야 합니다.
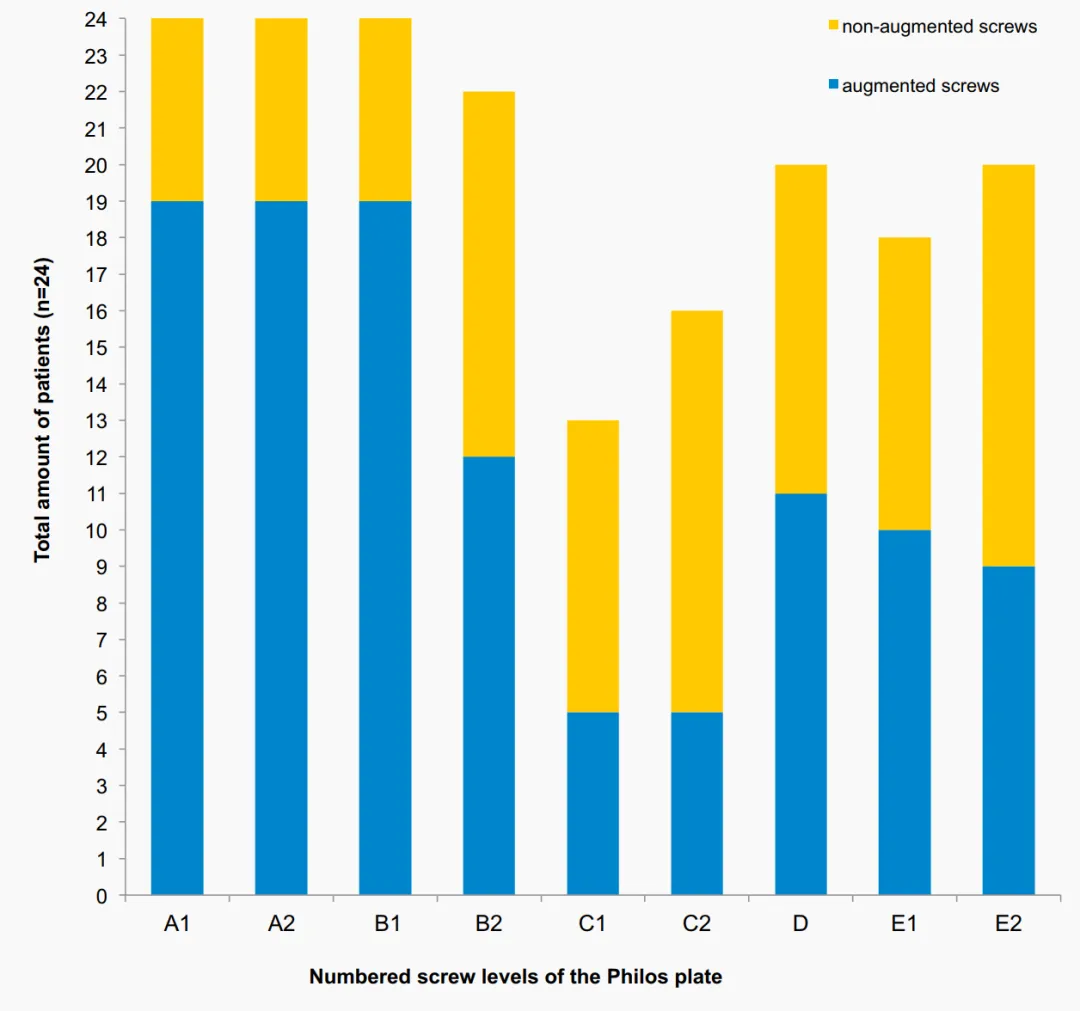
본 연구에서 나사 끝 보강을 사용한 전체 재수술률 16.7%는 기존에 발표된 전통적인 각도 안정화 플레이트를 사용한 근위 상완골 골절(PHF)의 재수술률 범위(고령 환자에서 13%~28%)의 하위 범위에 속합니다. Hengg 등이 수행한 전향적 무작위 대조 다기관 연구에서는 시멘트 나사 보강의 이점이 입증되지 않았습니다. 1년 추적 관찰을 완료한 총 65명의 환자 중 기계적 실패는 9명에서 발생했으며, 보강군에서 3명이었습니다. 무혈성 괴사는 2명(10.3%), 비보강군에서 2명(5.6%)에서 관찰되었습니다. 전반적으로 두 그룹 간에 이상 반응 발생률 및 임상 결과에 유의미한 차이는 없었습니다. 이러한 연구들은 임상 및 방사선학적 결과에 초점을 맞추었지만, 본 연구만큼 방사선 사진을 자세히 평가하지는 않았습니다. 전반적으로 방사선학적으로 발견된 합병증은 본 연구와 유사했습니다. Hengg 등의 연구에서 한 환자에게서 이러한 부작용이 관찰된 것을 제외하고는, 다른 연구에서는 관절 내 시멘트 누출이 보고되지 않았습니다. 본 연구에서는 C 레벨에서 두 번, E 레벨에서 한 번 나사못 관통이 관찰되었고, 이후 관절 내 시멘트 누출이 발생했으나 임상적으로는 유의미한 영향은 없었습니다. 각 나사못에 시멘트 보강을 적용하기 전에 투시 유도 하에 조영제를 주입했습니다. 그러나 시멘트 적용 전에 나사못 관통 여부를 확인하기 위해 팔의 여러 위치에서 다양한 방사선 촬영을 시행하고 더욱 주의 깊게 평가해야 합니다. 또한, C 레벨(나사못 발산형)에서 나사못 시멘트 보강은 주 나사못 관통 및 그로 인한 시멘트 누출 위험이 높으므로 피해야 합니다. 상완골두 골절 환자에서는 관절 내 누출 가능성이 높으므로(2명의 환자에서 관찰됨) 나사못 끝 시멘트 보강은 권장되지 않습니다.
VI. 결론.
PMMA 시멘트를 사용한 각도 안정형 플레이트를 이용한 근위 상완골두 골절(PHF) 치료에서, 시멘트 나사 끝 보강술은 임플란트와 뼈의 고정을 강화하는 신뢰할 수 있는 수술 기법으로, 골다공증 환자에서 4.2%의 낮은 이차 전위율을 나타냅니다. 기존 문헌과 비교했을 때, 특히 심한 골절 양상에서 무혈관 괴사(AVN) 발생률이 증가하는 것으로 관찰되었으므로 이를 고려해야 합니다. 시멘트 적용 전에는 조영제 투여를 통해 관절 내 시멘트 누출 여부를 신중하게 확인해야 합니다. 상완골두 골절의 경우 관절 내 시멘트 누출 위험이 높으므로, 이 골절에는 시멘트 나사 끝 보강술을 권장하지 않습니다.
게시 시간: 2024년 8월 6일










