호파 골절은 대퇴골두의 관상면에서 발생하는 골절입니다. 1869년 프리드리히 부쉬(Friedrich Busch)가 처음 기술했고, 1904년 알베르트 호파(Albert Hoffa)가 다시 보고하면서 그의 이름을 따서 명명되었습니다. 골절은 보통 수평면에서 발생하지만, 호파 골절은 관상면에서 발생하며 매우 드물기 때문에 초기 임상 및 방사선 진단에서 종종 간과됩니다.
호파 골절은 언제 발생하나요?
호파 골절은 무릎 관절의 대퇴골두에 가해지는 전단력에 의해 발생합니다. 고에너지 손상은 흔히 대퇴골 원위부의 관절간 골절 및 관절상 골절을 유발합니다. 가장 흔한 발생 기전으로는 자동차 사고 및 낙상 등이 있습니다. Lewis 등은 관련 손상 환자의 대부분이 무릎을 90°로 구부린 상태로 오토바이를 운전하던 중 외측 대퇴골두에 직접적인 충격을 받아 발생했다고 지적했습니다.
호파 골절의 임상적 증상은 무엇인가요?
호파 골절의 주요 증상은 무릎 관절 삼출 및 혈관절증, 부종, 경미한 내반슬 또는 외반슬, 그리고 불안정성입니다. 관절간 골절 및 관절상 골절과는 달리, 호파 골절은 영상 검사 중 우연히 발견되는 경우가 대부분입니다. 대부분의 호파 골절은 고에너지 손상으로 발생하므로, 고관절, 골반, 대퇴골, 슬개골, 경골, 무릎 인대 및 슬와 동맥의 복합 손상을 배제해야 합니다.
호파 골절이 의심될 때, 진단을 놓치지 않으려면 어떻게 엑스레이를 촬영해야 할까요?
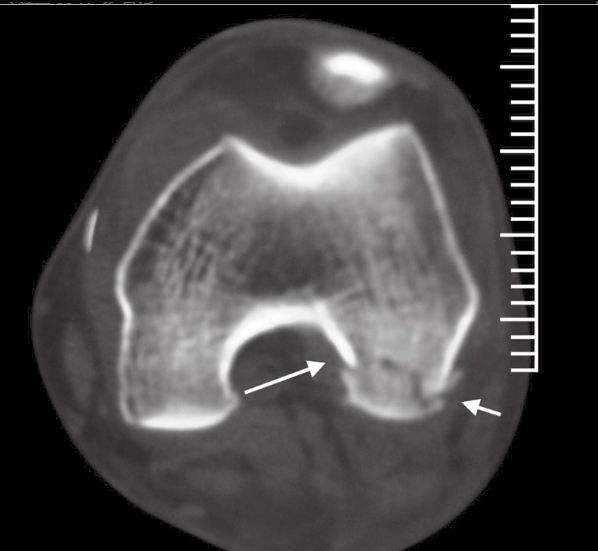
일반적으로 전후면 및 측면 방사선 사진을 촬영하고, 필요한 경우 무릎의 사선 사진을 촬영합니다. 골절이 심하게 전위되지 않은 경우 방사선 사진에서 골절을 발견하기 어려운 경우가 많습니다. 측면 사진에서는 대퇴골 관절선의 약간의 불일치가 관찰될 수 있으며, 관련된 관절융기의 위치에 따라 외반 변형이 동반될 수도 있습니다. 대퇴골의 윤곽에 따라 측면 사진에서 골절선의 불연속성 또는 단차가 보일 수 있습니다. 그러나 진정한 측면 사진에서는 대퇴골 관절융기가 겹치지 않게 나타나지만, 관절융기가 단축되고 전위된 경우에는 겹칠 수 있습니다. 따라서 정상 무릎 관절의 잘못된 촬영 자세는 오진을 유발할 수 있으며, 이는 사선 사진에서 확인할 수 있습니다. 이러한 이유로 CT 검사가 필요합니다(그림 1). 자기공명영상(MRI)은 무릎 주변 연조직(인대, 반월상 연골 등)의 손상 여부를 평가하는 데 도움이 됩니다.
그림 1의 CT 영상에서 환자는 외측 대퇴골두에 레텐뇌르 ⅡC형 호파 골절이 있는 것으로 나타났습니다.
호파 골절의 종류는 무엇인가요?
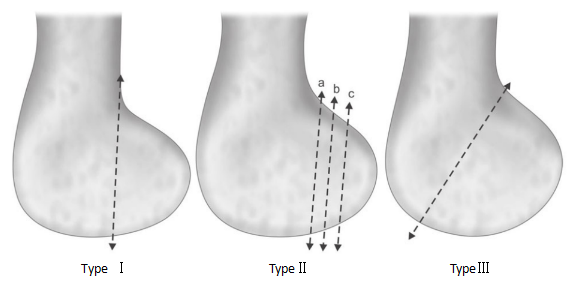
호파 골절은 뮐러의 분류에 따라 AO/OTA 분류에서 B3형과 33.b3.2형으로 나뉜다. 이후 레텐뇌르 등은 대퇴골 골절선이 대퇴골 후방 피질에서 떨어진 거리에 따라 골절을 세 가지 유형으로 분류했다.
그림 2. 호파 골절의 레텐뇌르 분류
유형 I:골절선은 대퇴골 간부의 후방 피질에 위치하며 평행합니다.
제2형:골절선에서 대퇴골 후방 피질선까지의 거리는 골절선에서 후방 피질골까지의 거리에 따라 IIa, IIb, IIc 세 가지 유형으로 세분화됩니다. IIa 유형은 대퇴골 간부의 후방 피질골에 가장 가깝고, IIc 유형은 대퇴골 간부의 후방 피질골에서 가장 멀리 떨어져 있습니다.
유형 III:사선 골절.
진단 후 수술 계획은 어떻게 세워야 할까요?
1. 내고정 장치 선택 일반적으로 개방 정복 및 내고정술이 표준 치료법으로 여겨집니다. 호파 골절의 경우, 적합한 고정 임플란트 선택의 폭이 상당히 제한적입니다. 부분 나사산이 있는 중공 압축 나사가 고정에 이상적입니다. 임플란트 옵션으로는 3.5mm, 4mm, 4.5mm 및 6.5mm 부분 나사산 중공 압축 나사와 허버트 나사가 있습니다. 필요한 경우, 적절한 미끄럼 방지 플레이트를 사용할 수도 있습니다. Jarit는 사체 생체역학 연구를 통해 후방-전방 지연 나사가 전방-후방 지연 나사보다 더 안정적이라는 것을 발견했습니다. 그러나 이 연구 결과가 임상 수술에 미치는 영향은 아직 불분명합니다.
2. 수술 기법 호파 골절이 관절간 골절 및 관절상 골절을 동반하는 경우, 수술 계획 및 내고정 방법 선택이 이러한 상황에 따라 결정되므로 충분한 주의를 기울여야 합니다. 외측 관절융기가 관상면으로 분할된 경우, 수술적 접근은 호파 골절과 유사합니다. 그러나 동적 관절 나사를 사용하는 것은 바람직하지 않으며, 대신 해부학적 플레이트, 관절 지지 플레이트 또는 LISS 플레이트를 사용하여 고정해야 합니다. 내측 관절융기는 외측 절개를 통해 고정하기 어렵습니다. 이 경우, 호파 골절을 정복 및 고정하기 위해 추가적인 전내측 절개가 필요합니다. 어떤 경우든, 모든 주요 관절융기 골편은 관절융기를 해부학적으로 정복한 후 지연 나사로 고정합니다.
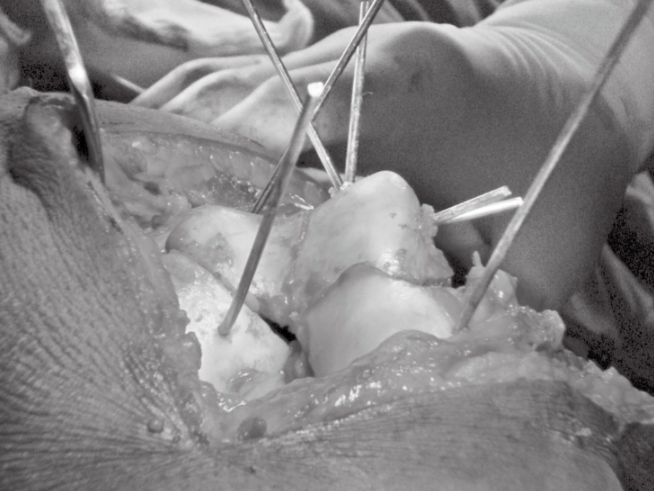
- 수술 방법: 환자는 지혈대를 착용한 상태에서 투시 유도 침대에 앙와위로 눕힙니다. 무릎 굴곡 각도를 약 90°로 유지하기 위해 지지대를 사용합니다. 단순 내측 호파 골절의 경우, 저자는 내측 슬개골 주위 접근법을 이용한 정중 절개를 선호합니다. 외측 호파 골절의 경우, 외측 절개를 사용합니다. 일부 의사들은 외측 슬개골 주위 접근법 또한 적절한 선택이라고 제안합니다. 골절단이 노출되면 일반적인 탐색을 시행하고, 큐렛으로 골절단을 깨끗하게 합니다. 직접 시야 확보 하에 점 정복 겸자를 사용하여 정복을 시행합니다. 필요한 경우, 키르슈너 와이어를 이용한 "조이스틱" 기법으로 정복하고, 골절 변위를 방지하기 위해 키르슈너 와이어로 정복 및 고정을 시행합니다. 단, 키르슈너 와이어는 다른 나사 삽입을 방해해서는 안 됩니다(그림 3). 안정적인 고정과 골편 간 압박을 위해 최소 두 개 이상의 나사를 사용합니다. 골절 부위에 수직으로, 슬개대퇴 관절에서 멀리 떨어진 방향으로 드릴 작업을 시행합니다. 후방 관절강으로 드릴이 들어가지 않도록 주의하고, 가능하면 C-arm 투시 유도 하에 시술합니다. 필요에 따라 와셔를 사용하거나 사용하지 않고 나사를 삽입합니다. 나사는 관절 연골을 고정할 수 있도록 충분한 길이로 매몰시켜야 합니다. 수술 중에는 동반 손상, 안정성 및 운동 범위를 확인하고, 봉합 전에 철저한 세척을 시행합니다.
그림 3. 수술 중 키르슈너 와이어를 사용하여 양측 관절융기 호파 골절을 일시적으로 정복 및 고정하는 방법. 키르슈너 와이어를 이용하여 뼈 조각을 벌려 고정한다.
게시 시간: 2025년 3월 12일